COVID-19: Wie kardiovaskuläre Vorerkrankungen den Krankheitsverlauf beeinflussen
Das Coronavirus SARS-CoV-2 bedroht uns alle – in ganz besonderem Maße jedoch kardiovaskulär vorerkrankte Menschen. Einige kardiovaskuläre Risikofaktoren haben einen direkten Einfluss auf den Krankheitsverlauf.
Die COVID-19-Pandemie hat in allen Bereichen unseres Lebens viel verändert. Zwischen Januar 2020 und Februar 2022 hat sie zudem inzwischen weltweit über 5,8 Millionen Todesopfer gefordert.1 Besonders gefährlich ist die Erkrankung für kardiovaskulär (CV) vorerkrankte Menschen.2 Das kann unterschiedliche Gründe haben. 2 Aspekte sind jedoch besonders hervorzuheben:
- Behandlungsstau: Aufgrund von Kontaktbeschränkungen und wegen der Angst vor einer SARS-CoV-2-Infektion haben viele CV-Patienten Vorsorge- und Rehabilitationsmaßnahmen nicht wahrgenommen. Zudem wurden viele Operationen infolge der hohen Belastung des Gesundheitssystems aufgeschoben.3-5
- Risiken im Zusammenhang mit einer SARS-CoV-2-Infektion: Vorbestehende kardiovaskuläre Erkrankungen können zu einem schweren COVID-19-Verlauf führen.2 Studien zeigen zudem, dass kardiovaskuläre Komorbiditäten oder kardiovaskuläre Risikofaktoren die Sterblichkeitsrate bei einer SARS-CoV-2-Infektion erhöhen.2
Im Folgenden gehen wir weiter auf den Punkt 2 ein und beleuchten die Bedeutung einzelner CV-Erkrankungen und -Risikofaktoren in Bezug auf den COVID-19-Erkrankungsverlauf.
Effektstärke einzelner Risikofaktoren
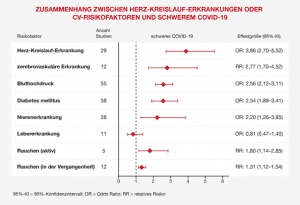
Abbildung 1 zeigt, wie stark der Zusammenhang zwischen Herz-Kreislauf-Erkrankungen oder CV-Risikofaktoren und einem schweren COVID-19-Verlauf ist.2
Abbildung 1: Forest-Plot mit den Ergebnissen von Metaanalysen aus qualitativ hochwertigen Übersichtsarbeiten, die Zusammenhänge zwischen Herz-Kreislauf-Erkrankungen oder deren Risikofaktoren und schwerem COVID-19 untersucht haben (modifiziert nach Harrison et al., 20212).
Bluthochdruck und Atherosklerose im Fokus
Bluthochdruck stellt einen der wichtigsten und am weitesten verbreiteten Risikofaktoren für Herz-Kreislauf-Erkrankungen dar. In westeuropäischen Ländern deuten epidemiologische Kartierungen darauf hin, dass bis zu 25 % der erwachsenen Bevölkerung an Bluthochdruck leiden könnten.6 Ähnliche Schätzungen gibt es für die weltweite Verbreitung von Atherosklerose (27,6 %).7
Wie in der Abbildung dargestellt können sowohl Bluthochdruck als auch Atherosklerose zu einem schweren Krankheitsverlauf nach einer SARS-CoV-2-Infektion führen.2,8 Als Erklärungsgrundlage für dieses Phänomen dient die endotheliale Dysfunktion, die mit den genannten CV-Risikofaktoren in Zusammenhang steht.8, 9 Auch handelt es sich bei der Atherosklerose um eine chronische entzündliche Endothelerkrankung, die durch Infiltration, Ablagerung und Oxidation von Lipiden gekennzeichnet ist und eine sich selbst erhaltende Entzündung aktiviert und fördert. Auf diese Weise entsteht ein proinflammatorischer Zustand, der die Anfälligkeit für einen schweren COVID-19-Verlauf potenziell erhöht.8
Quellen
- Coronavirus (COVID-19) seit Januar 2020 (Stand: 17. Februar 2022); unter: https://de.statista.com/statistik/daten/studie/1103240/umfrage/entwicklung-der-weltweiten-todesfaelle-aufgrund-des-coronavirus/ (abgerufen am 18.02.2022).
- Harrison SL et al. Cardiovascular risk factors, cardiovascular disease, and COVID-19: an umbrella review of systematic reviews. Eur Heart J Qual Care Clin Outcomes 2021; 7: 330–339; unter: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8294691/ (abgerufen am 18.02.2022).
- British Heart Foundation. How the pandemic is taking its toll on people with heart and circulatory conditions (2021); unter: https://www.bhf.org.uk/informationsupport/heart-matters-magazine/news/coronavirus-and-your-health/pandemic-effect-on-heart-patients (abgerufen am 17.02.2022).
- Osterloh F. Vorsorge- und Rehabilitationseinrichtungen: Behandlungsstau durch Corona. Dtsch Arztebl 2021;118(15):A-768/B-645; unter: https://www.aerzteblatt.de/archiv/218660/Vorsorge-und-Rehabilitationseinrichtungen-Behandlungsstau-durch-Corona (abgerufen am 17.02.2022).
- Moynihan R et al. Impact of COVID-19 pandemic on utilisation of healthcare services: a systematic review. BMJ Open 2021; 11:e045343; unter: https://pubmed.ncbi.nlm.nih.gov/33727273/ (abgerufen am 18.02.2022).
- Collaboration NRF. Worldwide trends in hypertension prevalence and progress in treatment and control from 1990 to 2019: a pooled analysis of 1201 population-representative studies with 104 million participants. Lancet 2021; 398: 957–980. https://pubmed.ncbi.nlm.nih.gov/34450083/ (abgerufen am 18.02.2022).
- Song P et al. Global and regional prevalence, burden, and risk factors for carotid atherosclerosis: a systematic review, meta-analysis, and modelling study. Lancet Glob Health 2020; 8: e721–e729; unter: https://pubmed.ncbi.nlm.nih.gov/32353319/ (abgerufen am 18.02.2022).
- Poznyak AV et al. ACE2 Is an Adjacent Element of Atherosclerosis and COVID-19 Pathogenesis. Int J Mol Sci 2021; 22; unter: https://pubmed.ncbi.nlm.nih.gov/33946649/ (abgerufen am 18.02.2022).
- Basu A et al. Hypertension is the major predictor of poor outcomes among inpatients with COVID-19 infection in the UK: a retrospective cohort study. BMJ Open 2021; 11:e047561; unter: https://pubmed.ncbi.nlm.nih.gov/34172549/ (abgerufen am 18.02.2022).
Bildquelle: AdobeStock/Rido