Mit einer Langzeitblutdruckmessung lässt sich das VHF-Risiko besser abschätzen als mit einer konventionellen Blutdruckmessung. Die systolische Blutdrucklast ist dabei ein wichtiger Faktor.
Bluthochdruck gehört zu den wichtigsten Risikofaktoren für Vorhofflimmern (VHF): Mehr als ein Fünftel der Fälle lässt sich darauf zurückführen.1
Doch wie lässt sich dieses Wissen für die Risikovorhersage nutzen? Und welche Art der Blutdruckmessung ist am besten geeignet?
Die Ergebnisse einer Studie von Tikhonoff et al. geben erste Antworten auf diese Fragen. Laut der Autorinnen und Autoren2
- ist der systolische ambulante 24-Stunden-Blutdruck ein signifikanter Prädiktor für VHF und ermöglicht eine zuverlässigere Einschätzung als die Einmalmessung, zudem
- ist die systolische Blutdrucklast am Tage für die Voraussage besonders aussagekräftig.
Studie umfasste 58.810 Personenjahre
Die Autorinnen und Autoren der belgischen Studie nutzten die Daten von 3.956 Teilnehmenden zweier großer Kohortenstudien – der FLEMENGHO-Studie (FLEMENGHO = Flemish Study on Environment, Genes and Health Outcomes) und der EPOGH-Studie (EPOGH = European Project on Genes in Hypertension) und betrachteten insgesamt 58.810 Personenjahre. Bei Studieneinschluss wurde bei allen Teilnehmenden sowohl eine konventionelle Blutdruckmessung als auch eine ambulante Langzeitblutdruckmessung durchgeführt. Eine ambulante Blutdruckmessung über volle 24 Stunden lag von 2.776 (70,2 %) Patientinnen und Patienten vor. Personen, bei denen bereits ein VHF bekannt war, wurden nicht berücksichtigt.2
Prävalenz von Hypertonie hoch
62 % der Teilnehmenden hatten zu Studienbeginn einen normalen Blutdruck. 15,1 % der eingeschlossenen Personen nahmen Antihypertensiva ein und 8,1 % hatten einen bislang unbehandelten anhaltenden Bluthochdruck. Eine maskierte Hypertonie wurde bei 9,2 % und eine „Weißkittelhypertonie“ bei 5,5 % der Patientinnen und Patienten festgestellt.2
Blutdruckmessung und VHF
Über die mediane Beobachtungsdauer von 14 Jahren hinweg entwickelten 143 Teilnehmende ein VHF. Davon lag bei 111 Personen eine vollständige 24-Stunden-Blutdruckmessung vor.
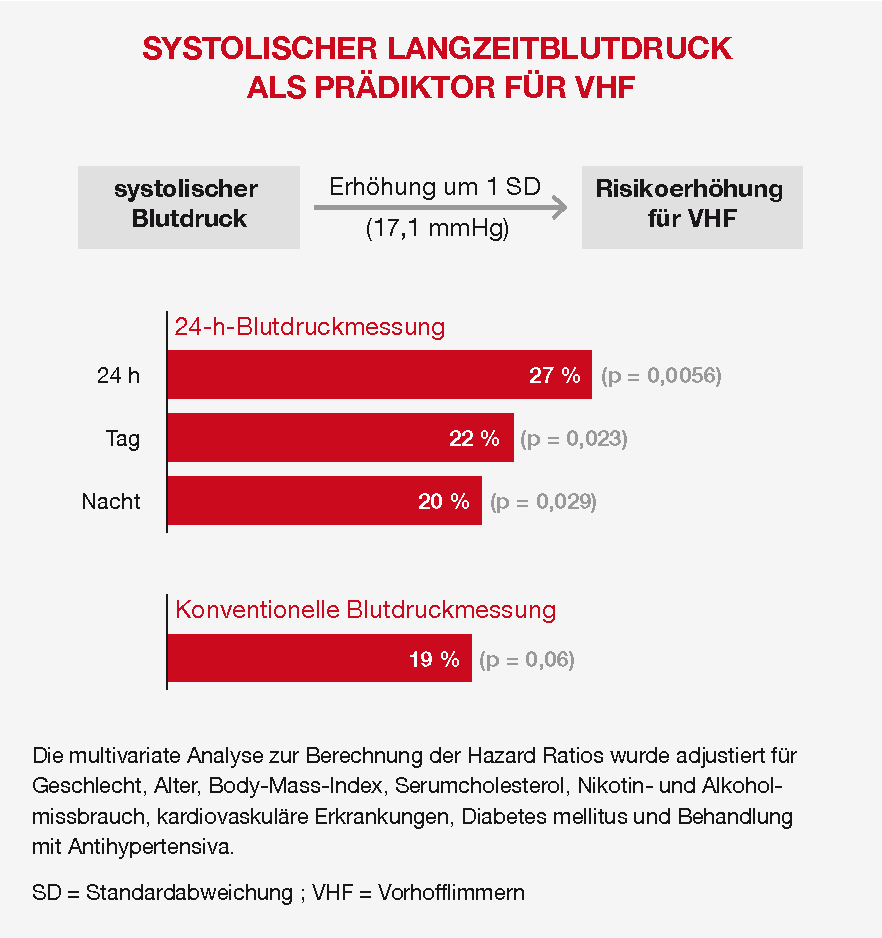
In der multivariaten Analyse erwies sich der systolische Blutdruck aus der 24-Stunden-Blutdruckmessung als signifikanter Prädiktor für das VHF. Dies galt sowohl für die Messung über die gesamten 24 Stunden als auch über den Tag oder die Nacht hinweg (Abb. 1). Jede Erhöhung des systolischen Blutdrucks um eine Standardabweichung (17,1 mmHg) ging mit einer Zunahme des VHF-Risikos um 27 % (24 h), um 22 % (Tag) beziehungsweise um 20 % (Nacht) einher. Die konventionelle Blutdruckmessung erreichte mit 19 % Risikoerhöhung pro Standardabweichung keine signifikante Assoziation.2
Abbildung 1: Ein erhöhter systolischer Blutdruck ist mit einem höheren VHF-Risiko assoziiert (Nach Tikhonoff et al. 20182).
Blutdrucklast ist Maß für VHF-Risiko
Darüber hinaus untersuchten die Studienautorinnen und -autoren, wie sich die systolische Blutdrucklast am Tag auf das VHF-Risiko auswirkt. Diese war definiert als der Anteil der Messergebnisse über 135 mmHg während der Langzeitblutdruckmessung am Tag. Die Studienresultate zeigten Folgendes:
- Im Vergleich zur Gesamtkohorte war bei den Teilnehmenden, bei denen in weniger als 3,2 % der Messungen (unteres Quartil) ein systolischer Blutdruck von 135 mmHg vorlag, das adjustierte VHF-Risiko um 51 % niedriger.
- Im oberen Quartil der systolischen Blutdrucklast (> 38 %) war es um 46 % erhöht.2
Fazit
Die Studienergebnisse von Tikhonoff et al. legen nahe, dass der systolische Langzeitblutdruck das VHF-Risiko besser voraussagen kann als die konventionelle Blutdruckmessung. Die Autorinnen und Autoren schlagen deshalb vor, Langzeitblutdruckmessungen bei Patientinnen und Patienten mit Hypertonie routinemäßig durchzuführen, um das VHF-Risiko zuverlässiger einschätzen zu können.
Nice to know: Erhöhtes Risiko für VHF bei Bluthochdruck
Der Zusammenhang zwischen Bluthochdruck und VHF ist hinlänglich bekannt. Wie sehr das relative Risiko für VHF bei Patientinnen und Patienten mit Bluthochdruck steigt ist allerdings von Studie zu Studie unterschiedlich.3
Eine aktuelle Veröffentlichung von Aune at el. nimmt sich dieser Fragestellung an und analysiert das geschätzte relative Risiko (RR) des VHF-Auftretens (jeden Typs) für Personen mit Bluthochdruck vs. Personen ohne Bluthochdruck. Die Metaanalyse von bis zu 68 Kohortenstudien ergab Folgendes:3
- Das durchschnittliche RR für Personen mit Bluthochdruck vs. Personen ohne Bluthochdruck betrug 1,50 (95 %-Konfidenzintervall [KI]: 1,42–1,58; I2 = 98,1 %; pHeterogenität< 0,0001).
- Der Anstieg des systolischen Blutdrucks um 20 mmHg erhöhte das durchschnittlichen RR um 19 % (durchschnittliche RR 1,19; 95 %-KI: 1,16–1,21, I2 = 68,4 %; pHeterogenität< 0,0001) – mit einem nahezu linearen Anstieg ab einen systolischen Blutdruckwert von 90 mmHg.
- Der Anstieg des diastolischen Blutdrucks um 10 mmHg erhöhte das durchschnittliche RR um 6 % (durchschnittliche RR: 1,06; 95 %-KI: 1,02–1,10; I2 = 92,1 %; pHeterogenität< 0,0001). Die Autorinnen und Autoren sprachen von einem erhöhten VHF-Risiko ab einem diastolischen Blutdruck von 60 mmHg.
Quellen
- Huxley RR et al. Absolute and attributable risks of atrial fibrillation in relation to optimal and borderline risk factors: the Atherosclerosis Risk in Communities (ARIC) study. Circulation 2011;123:1501–1508.
- Tikhonoff V et al. Ambulatory blood pressure and long-term risk for atrial fibrillation. Heart 2018;104:1263–1270.
- Aune D et al. Blood pressure, hypertension and the risk of atrial fibrillation: a systematic review and meta-analysis of cohort studies. Eur J Epidemiol. 2023;38(2):145–178.
Bildquelle: iStock/Prothien