Asthma – ein Risikofaktor für Vorhofflimmern?
Umfangreiche Studien zeigen: Asthma bronchiale ist bei Erwachsenen mit einem erhöhten Risiko für Vorhofflimmern assoziiert. Besonders gefährdet sind Patient:innen mit aktivem oder unkontrolliertem Asthma.1
In einer groß angelegten Kohortenstudie brachten norwegische Forscher:innen Asthma bronchiale mit dem Auftreten von Vorhofflimmern (VHF) in Verbindung. Zudem fanden sie erstmals Anhaltspunkte für eine gewisse Dosis-Wirkungs-Beziehung zwischen der Asthmakontrolle und dem VHF-Risiko.1
15 Jahre Nachbeobachtung: 3,8 % der Asthmapatient:innen entwickelten VHF
Die Forscher:innengruppe um Dr. Aivaras Cepelis nutzte die Daten der HUNT-Studie2 (Helseundersøkelsene i Nord-Trøndelag) für ihre Untersuchung. Zur Analyse des Zusammenhangs zwischen Asthma und VHF werteten die Wissenschaftler:innen Daten von 54.567 Teilnehmer:innen (Durchschnittsalter: 46 Jahre zu Studienbeginn) aus, die zu Beginn der Erhebungen frei von VHF waren. Über den mittleren Nachbeobachtungszeitraum von 15,4 Jahren entwickelten 2.071 von ihnen (3,8 %) ein VHF.1
VHF-Risiko bei aktivem Asthma um 76 % erhöht
Die 54.567 Studienteilnehmer:innen wurden anhand ihrer Selbstauskünfte in Gruppen unterteilt. Von ihnen berichteten1
- 606 (89,1 %), dass sie niemals Asthma gehabt haben und
- 961 (10,9 %), dass sie jemals Asthma gehabt haben.
In der Asthmagruppe lag bei 3.934 (7,2 %) Teilnehmer:innen eine offizielle Asthmadiagnose vor, 2.485 (4,6 %) gaben an unter „aktivem Asthma“ zu leiden.
Bei der Personengruppe, die angegeben hatte, unter „aktivem Asthma“ zu leiden, war innerhalb der letzten 12 Monate eine medikamentöse Asthmabehandlung erfolgt. Für diese Gruppe wurde im Vergleich zu Teilnehmer:innen ohne Asthma ein um 76 % erhöhtes Risiko, an VHF zu erkranken, ermittelt (adjustierte* Hazard Ratio [HR]: 1,76; 95-%-Konfidenzintervall [KI]: 1,47–2,10).1 Für die Subgruppe mit einer „Asthmadiagnose“ ermittelten die Forscher:innen ein um 38 % erhöhtes Risiko (adjustierte* HR: 1,38; 95-%-KI: 1,18–1,61).1 Das am geringsten erhöhte Risiko (27 %) für VHF hatte die Gruppe, die angab „jemals Asthma gehabt zu haben“ (adjustierte* HR: 1,27; 95-%-KI: 1,10–1,46).1
Geringstes Risiko bei kontrolliertem Asthma
In einer weiteren Analyse differenzierten die Wissenschaftler:innen das VHF-Risiko in der Subgruppe mit den Patient:innen, die „jemals Asthma hatten“. Dabei rückte die Asthmakontrolle in den Fokus. Die Forscher:innen unterschieden, ob es sich um „kontrolliertes“, „teilweise kontrolliertes“ oder „unkontrolliertes“ Asthma handelte. Hier zeigte sich Folgendes:1
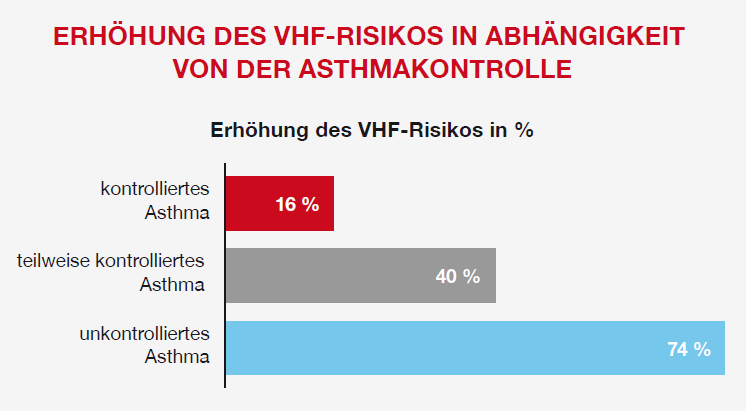
- Die Teilnehmer:innen der Gruppe mit „kontrolliertem Asthma“ hatten ein um 16 % erhöhtes VHF-Risiko (adjustierte* HR: 1,16; 95-%-KI: 0,95–1,41).
- Bei Teilnehmer:innen mit „teilweise kontrolliertem Asthma“ war das VHF-Risiko um 40 % erhöht (adjustierte* HR: 1,40; 95-%-KI: 1,14–1,71).
- Für die Teilnehmer:innen mit „unkontrolliertem Asthma“ wurde ein um 74 % erhöhtes Risiko, an VHF zu erkranken, ermittelt (adjustierte* HR: 1,74; 95-%-KI: 1,26–2,42).
Abbildung 1: Erhöhung des VHF-Risikos bei kontrolliertem, teilweise kontrolliertem und unkontrolliertem Asthma1
Metaanalysen bestätigen einen Zusammenhang zwischen Asthma und VHF
Eine aktuelle Übersichtsarbeit und Metaanalyse zeigt ebenfalls einen Zusammenhang zwischen Asthma und einem erhöhten Risiko für VHF (Odds Ratio [OR]: 1,15; 95-%-KI: 1,01–1,29). Dies hat die Auswertung von 7 Kohorten- sowie verschachtelten Fallkontrollstudien (NCC) mit insgesamt 1.405.508 Teilnehmer:innen (Nachbeobachtungszeit: 1–15 Jahre, im Mittel 9 Jahre) ergeben. Allerdings sind aufgrund der großen statistischen Heterogenität der Daten (I2 = 81 %) und eines hohen Risikos für Verzerrungen weitere Untersuchungen notwendig.3
Trotzdem untermauern diese Daten die Ergebnisse einer Studie aus dem Jahr 2022. Hier wurde der Zusammenhang zwischen einem erhöhten VHF-Risiko und Ventilationsstörungen − verursacht durch Asthma oder durch die chronisch obstruktive Lungenerkrankung (COPD) − untersucht.4 Insgesamt wurden 13 Beobachtungsstudien aus den Jahren 2005–2020 in diese Metaanalyse einbezogen. Die Stichprobengröße der einzelnen Studien reichte von 4.267 bis hin zu 28.000.000 erwachsenen Teilnehmer:innen. Die Nachbeobachtungszeit betrug jeweils mehrere Jahre. Die Wissenschaftler:innen stellten fest, dass sowohl COPD als auch Asthma signifikant mit einem erhöhten VHF-Risiko verbunden war.4
Schweres Asthma erhöht das Risiko für erneutes Auftreten von VHF auch nach Behandlung
Auch nach einer Kathederablation kann Asthma das Risiko für ein erneutes Auftreten von VHF erhöhen. Das zeigt eine monozentrische retrospektive Fallkontrollstudie. Dabei wurden VHF-Patient:innen, die sich einer solchen Behandlung unterzogen hatten, untersucht. 63 dieser Teilnehmer:innen hatten Asthma, 126 von ihnen hatten kein Asthma. Im Vergleich zu den VHF-Patient:innen ohne Asthma war ein erneutes Auftreten des VHF bei Patient:innen mit Asthma nach der Katheterablation erhöht (OR: 3,76, p = 0,047), insbesondere bei VHF-Patient:innen mit schwerem Asthma (OR: 5,06, p = 0,041).5
Asthma behandeln und VHF-Risiko reduzieren
Ärzt:innen wird daher geraten, Patient:innen mit unkontrolliertem Asthma auf das Vorliegen eines möglichen VHF zu untersuchen.1 Außerdem sollte eine gute Kontrolle des Asthmas angestrebt und aufrechterhalten werden.1
Der molekularbiologische Zusammenhang zwischen Asthma und VHF ist allerdings weiterhin unklar. Diskutiert werden hier unter anderem eine obstruktive Schlafapnoe sowie gemeinsame inflammatorische Prozesse.3 Weitere wissenschaftliche Studien sind daher nötig, um das kausale Bindeglied zu identifizieren.1
* Adjustiert nach Alter, Geschlecht, Body-Mass-Index, Raucherstatus, Alkoholkonsum, körperliche Aktivität, Bildungsniveau, Taille-zu-Hüfte-Verhältnis und Diabetes mellitus.
Quellen:
- Cepelis A et al. Associations of Asthma and Asthma Control With Atrial Fibrillation Risk: Results From the Nord-Trøndelag Health Study (HUNT). JAMA Cardiol 2018;3:721–728.
- Krokstad S et al. Cohort Profile: the HUNT Study, Norway. Int J Epidemiol 2013;42:968–977.
- Nogueira-Garcia B et al. The association between asthma and atrial fibrillation: systematic review and meta-analysis. Sci Rep 2024;14:2241.
- Xue Z et al. Impact of COPD or Asthma on the Risk of Atrial Fibrillation: A Systematic Review and Meta-Analysis. Front Cardiovasc Med 2022;9:872446.
- Skoll D et al. Asthma is associated with higher recurrence rates of atrial fibrillation after catheter ablation. Heart Rhythm 2024: Epub ahead of print.