Wie zwei Drinks am Tag den Vorhof verändern
Alkohol erhöht das Risiko für Vorhofflimmern.1, 2 Welche anatomischen Veränderungen bereits der moderate Konsum von Alkohol im Herzvorhof auslöst, hat eine Studie mittels eines elektroanatomischen Mappings aufgedeckt.2
Das Wichtigste in Kürze
- Moderate Alkoholkonsumenten (acht bis 21 Drinks/Woche) weisen eine geringere Vorhofspannung und eine geringere Leitungsgeschwindigkeit im Vergleich zu Nichttrinkern und Wenigtrinkern auf.2
- Moderater Alkoholkonsum war zusammen mit Alter und Geschlecht ein stärkerer multivariater Prädiktor für eine erniedrigt Spannung als beispielsweise Adipositas und Bluthochdruck.2
- Die beste Prognose nach einer Ablation haben lebenslange Abstinenzler.3
Exzessiver Alkoholkonsum als Risikofaktor für Vorhofflimmern (VHF) ist nicht neu.1 Eine Metaanalyse von sieben Studien aus dem Jahr 2014 zeigte jedoch bereits ein um 8 % erhöhtes Auftreten eines VHFs bei einem Konsum von nur einem Drink pro Tag.4
Eine aktuelle Studie des Department of Cardiology in Melbourne hat nun die elektrophysiologischen Ursachen hierfür untersucht.2 Die Wissenschaftler stellten fest: Im Gegensatz zu geringem Konsum nehmen bei moderatem Konsum von Alkohol die globale mittlere Spannung und die Leitungsgeschwindigkeit im linken Vorhof ab. Dies kann zu VHF führen.
Die Querschnittsstudie unterteilte 75 Patienten mit paroxysmalem oder persistierendem Vorhofflimmern vor einem Ablationseingriff in
- 25 Nichttrinker,
- 25 Wenigtrinker (ein bis sieben Drinks pro Woche) und
- 25 moderate Konsumenten (acht bis 21 Drinks pro Woche).2
Die Wissenschaftler legten einen Standarddrink auf 12 g Alkohol fest. Die drei Gruppen wiesen ähnliche körperliche und physiologische Profile auf. Der linke Vorhof war bei den moderaten Konsumenten signifikant vergrößert (28 cm2 gegenüber 22,7 cm2 bei den Nichttrinkern). Die Studie schloss Gelegenheitstrinker und Vieltrinker sowie Patienten mit Herzinsuffizienz, permanentem Vorhofflimmern, alkoholbedingter Leberzirrhose, ausgeprägter Niereninsuffizienz und früheren Vorhofablationen aus.2
Elektroanatomisches Mapping
Mittels eines dreidimensionalen elektroanatomischen Mappings (CARTO) untersuchten die Forscher die Parameter globale Spannung, globale Leitungsgeschwindigkeit und den Anteil vorzeitiger Vorhofkomplexe im linken Vorhof ebenso wie die regionale Verteilung dieser Parameter. Die Messungen führten sie während der initialen Ablationsphase durch.2
Verringerte Vorhofspannung und Leitungsgeschwindigkeit
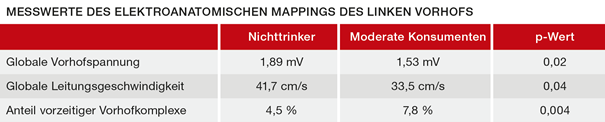
Bei den moderaten Konsumenten wurde eine signifikante Abnahme der globalen Spannung sowie der Leitungsgeschwindigkeit im linken Vorhof gemessen. Der Anteil vorzeitiger Vorhofkomplexe war im Vergleich zu den Nichttrinkern erhöht (Tabelle 1). Die regionale Spannung war bei den moderaten Konsumenten anterior und superior signifikant reduziert.2
Tab. 1 Messwerte des elektroanatomischen Mappings des linken Vorhofs
Wenigtrinker zeigten kaum Veränderungen
Bei den Wenigtrinkern waren die globale Spannung und die globale Leitungsgeschwindigkeit nicht signifikant verändert. Nur in der regionalen Analyse zeigten die Wenigtrinker in der Septalregion eine signifikant geringere Spannung als die Nichttrinker. Dennoch war der Anteil vorzeitiger Vorhofkomplexe bei den Wenigtrinkern im Vergleich zu den Nichttrinkern nicht erhöht.
Der Alkoholkonsum der Wenigtrinker war weder in der univariaten noch in der multivariaten Analyse ein Prädiktor für eine verringerte Spannung oder eine verringerte Leitungsgeschwindigkeit. Die Autoren vermuten anhand der Mapping-Ergebnisse, dass die Alkoholmenge dieser Gruppe (ein bis sieben Drinks pro Woche) einen sicheren Schwellenwert bei VHF-Patienten darstellen könnte.2
Moderater Alkoholgenuss ist starker Prädiktor für verringerte Spannung
In der multivariaten Analyse erwies sich der regelmäßige moderate Konsum zusammen mit Alter und Geschlecht als stärkerer Prädiktor für eine verringerte Vorhofspannung als andere Risikofaktoren für Vorhofflimmern, wie etwa Adipositas und Bluthochdruck.2
Bedeutung für die Prognose
Eine verringerte Vorhofspannung korreliert mit einer histologischen Fibrose und diese wiederum mit einem erhöhten ischämischen Schlaganfallrisiko.2 Eine weitere Studie der gleichen Forschergruppe zeigte zudem, dass moderate Alkoholkonsumenten durch abstinentes Verhalten das Auftreten von Arrhythmie-Rezidiven signifikant reduzieren können.5 Diese Studien verdeutlichen, dass jeder Patient über den Alkoholgenuss Einfluss auf sein Risiko für ein rezidivierendes VHF nehmen kann. Dies gilt auch für die Progression von einem paroxysmalen zu einem persistierenden Vorhofflimmern.6 Der Konsum von Alkohol ist somit ein bedeutender und beeinflussbarer Faktor für Vorhofflimmern.
Das CARTO-System (Biosense Webster)
Quellen:
- Voskoboinik A, Prabhu S, Ling LH et al. Alcohol and Atrial Fibrillation: A Sobering Review. J Am Coll Cardiol 2016; 68: 2567-2576. https://www.sciencedirect.com/science/article/pii/S0735109716364695?via%3Dihub
- Voskoboinik A, Wong G, Lee G et al. Moderate alcohol consumption is associated with atrial electrical and structural changes: Insights from high-density left atrial electroanatomic mapping. Heart Rhythm 2019; 16: 251-259. https://www.heartrhythmjournal.com/article/S1547-5271(18)31131-7/fulltext
- Qiao Y, Shi R, Hou B et al. Impact of Alcohol Consumption on Substrate Remodeling and Ablation Outcome of Paroxysmal Atrial Fibrillation. J Am Heart Assoc 2015; 4: https://www.ahajournals.org/doi/full/10.1161/JAHA.115.002349?url_ver=Z39.88-2003&rfr_id=ori:rid:crossref.org&rfr_dat=cr_pub%3dpubmed
- Vorhofflimmern: Bereits moderater Alkoholkonsum erhöht Risiko, 2014, aerzteblatt.de. https://www.aerzteblatt.de/nachrichten/59392/Vorhofflimmern-Bereits-moderater-Alkoholkonsum-erhoeht-Risiko
- Voskoboinik A, Kalman JM, De Silva A et al. Alcohol Abstinence in Drinkers with Atrial Fibrillation. New England Journal of Medicine 2020; 382: 20-28. https://www.nejm.org/doi/full/10.1056/NEJMoa1817591
- Ruigomez A, Johansson S, Wallander MA et al. Predictors and prognosis of paroxysmal atrial fibrillation in general practice in the UK. BMC Cardiovasc Disord 2005; 5: 20. https://bmccardiovascdisord.biomedcentral.com/articles/10.1186/1471-2261-5-20
Bildquelle: Adobe Stock #51551755; Urheber: Yordan Rusev




 AdobeStock/Sondem
AdobeStock/Sondem